 Рак молочной железы – злокачественная опухоль, исходящая из эпителия ткани молочной железы
Рак молочной железы – злокачественная опухоль, исходящая из эпителия ткани молочной железы
В качестве факторов риска развития данной патологии рассматриваются раннее менархе, поздняя менопауза, отсутствие родов, наличие абортов, курение, алкоголь, наличие сахарного диабета, ожирение или повышенный индекс массы тела, низкая физическая активность
Эпидемиология
Рак молочной железы– наиболее частое злокачественное заболевание у женщин в РФ. В 2015 году зарегистрировано 66366 новых случаев, что составляет 20,8% от всей опухолевой патологии у женщин.
Средний возраст заболевших составил 61,2 года. В последние годы увеличивается количество пациентов, у которых заболевание диагностировано в I-II стадиях.
РМЖ у мужчин составляет менее 1% опухолей этой локализации, занимая 0,3% в структуре заболеваемости.
Диагностика
Рекомендуется осмотр, включающий пальпацию молочных желез и зон регионарного метастазирования (подмышечных, над-, подключичных).
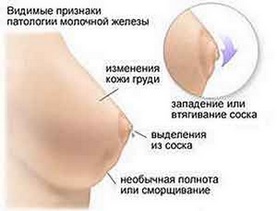
При осмотре необходимо обратить внимание на симметрию молочных желез, состояние сосково-ареолярного комплекса, наличие отека кожи, других кожных симптомов. При пальпации необходимо обратить внимание на наличие узловых образований, уплотнений, определить их подвижность, наличие инфильтрации окружающих тканей, размер и консистенцию лимфоузлов.
Инструментальная диагностика
Рекомендуется выполнить:
- Билатеральную маммографию + УЗИ молочных желез и регионарных зон
(Показания к выполнению МРТ молочных желез: 1. возраст до 30 лет, 2. наличие мутаций в генах BRCA1, BRCA2, CHECK, NBS1, tP53, 3. высокая рентгенологическая плотность молочных желез, 4. наличие имплантатов молочных желез при невозможности выполнения качественного маммографического исследования, 5. наличие долькового рака in situ)
- УЗИ органов брюшной полости, забрюшинного пространства и малого таза для исключения отдаленного метастазирования
(в случае, если результаты УЗИ органов брюшной полости неоднозначны или малоинформативны, рекомендуется выполнить КТ или МРТ органов брюшной полости с внутривенным контрастированием).
- Рентгенографию грудной клетки в двух проекциях либо КТ органов грудной клетки для исключения отдаленного метастазирования
(КТ органов грудной клетки является стандартом уточняющей диагностики при РМЖ в большинстве развитых стран для исключения метастазов в легкие, лимфоузлы средостения. На практике данное исследование может быть отчасти заменено рентгенологическим исследованием у пациентов с небольшой местной распространенностью опухолевого процесса).
БИОПСИЯ
Рекомендуется выполнить трепанобиопсию (кор-биопсию) опухоли (желательно под УЗ контролем) с патоморфологическим исследованием опухолевой ткани и определением РЭ и РП, HER2 и Ki67
Патоморфологический диагноз устанавливают с помощью исследования биопсийного материала, он должен быть получен до всех видов лечебных воздействий.
Лечение
Общие принципы лечения
Рекомендуется составлять план лечения на консилиуме с участием хирурга, химиотерапевта и радиотерапевта. При необходимости возможно привлечение морфолога, рентгенолога, анестезиолога и врачей прочих специальностей.
- Первично операбельный рак молочной железы (0, I, IIA, IIB, IIIA стадии)
Стадия 0 (ТisN0М0)
Хирургическое лечение
Рекомендуется выполнять органосохраняющее хирургическое вмешательство (секторальная резекция, лампэктомия). При необходимости рекомендовано выполнение срочного гистологического или цитологического исследования краев резекции.
При невозможности выполнения органосохраняющей операции рекомендуется выполнение мастэктомии (удаление молочной железы) как с первичной реконструкцией молочной железы, так и без нее.
Лучевая терапия (ЛТ)
Не рекомендовано после мастэктомии проводить ЛТ.
Рекомендовано показания к ЛТ после органосохраняющей операции определять после консультации хирурга и лучевого терапевта, исходя из индивидуального риска прогрессирования опухолевого процесса у конкретной пациентки
Гормональная терапия
Рекомендовано при положительных РЭ и РП рассмотреть назначение гормонотерапии.
Общие принципы адъювантной лекарственной терапии.
Адъювантная лекарственная терапия проводится в дополнение к локальным (хирургическому и лучевому) методам лечения и позволяет снизить риск рецидива болезни и смерти. При планировании адъювантной лекарственной терапии необходимо оценить прогноз, ожидаемую пользу адъювантного лечения, возможные побочные эффекты и сопутствующую патологию, а также учесть предпочтения больной. Возраст сам по себе не является ограничением для лекарственной терапии при отсутствии сопутствующей патологии.
При опухолях небольших размеров (<0,5 см) в сочетании c N0, являющихся прогностически благоприятными, адъювантная лекарственная терапия обладает минимальной эффективностью. Назначение адъювантной гормонотерапии (при гормонозависимых опухолях) в такой ситуации имеет целью профилактику вторых (контралатеральных) гормонозависимых опухолей.
Реабилитация
Рекомендуется с целью увеличения объема движений, уменьшения болевого синдрома улучшения качества жизни после операции на молочной железе и аксиллярной зоне начинать раннее выполнение комплекса ЛФК.
Рекомендуется применение низкоинтенсивного лазерного облучения на область операции, подмышечную область (при наличии возможности), что уменьшает болевой синдром в области операции и увеличивает объем движений верхней конечности.
Рекомендуется для профилактики лимфостаза проведение следующих мероприятий:
o Дренажный массаж в послеоперационном периоде;
o Мягкий массаж в области послеоперационной раны для профилактики образования грубых рубцовых изменений;
o Раннее начало выполнение комплекса ЛФК;
o Контроль веса, профилактика ожирения;
o Профилактика рожистого воспаления, уход за кожными покровами;
o Исключение подъема тяжести (более 2 кг);
Профилактика и диспансерное наблюдение
Основной целью наблюдения является максимально ранее выявление местных рецидивов и рака контралатеральной молочной железы, так как это обеспечивает возможность радикального лечения.
Рекомендуется после окончания лечения проводить осмотр от 1 до 4 раз в год (в зависимости от конкретной клинической ситуации) в течение первых 5 лет, далее ежегодно.
Рекомендуется ежегодно выполнять двухстороннюю (в случае органосохраняющей операции) или контралатеральную маммографию в сочетании с УЗИ регионарных зон и области послеоперационного рубца.
Рекомендуется информировать пациенток о пользе здорового образа жизни, включающего рациональную диету, достижение и поддержание идеальной массы тела, ведение активного образа жизни.
Клинические рекомендации 2020
РАК МОЛОЧНОЙ ЖЕЛЕЗЫ (АОР)
