Кровохарканье довольно характерно для рака легких, рано или поздно оно возникает у почти половины пациентов. Кровохарканье-это кровь в мокроте в каждом плевке или реже, полосатая или полностью смешанная с слизью, но не более 50 мл в день. Большее количество крови в мокроте является признаком легочного кровотечения.
Кровохарканье может быть довольно продолжительным. Это не влияет на состояние больного, а угнетает психологически.
Кровотечение не только ухудшает состояние и все показатели функций организма, но может быть ОПАСНЫМ ДЛЯ ЖИЗНИ. В легочном кровотечении имеются два опасных для жизни больного составляющих
-потеря крови
-асфиксия (при выделении сгустков крови в бронхи и трахею они перестают выполнять самую важную функцию – воздухопроведение), по-простому: появляется угроза, что человек просто задохнется, когда сгустки значительно заполнят просвет трахео-бронхиального дерева.
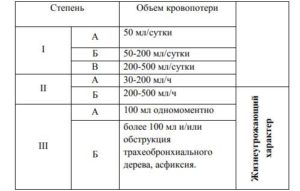
Интенсивность легочного кровотечения
В отечественной и зарубежной литературе существует множество различных классификаций ЛК, учитывающих как их интенсивность, так и объем, а также реакцию организма на кровопотерю.
Наибольшее практическое значение имеет классификация Е.Г.Григорьева (1990), учитывающая скорость и объем кровопотери.
Степень ЛК в зависимости от скорости и объёма кровопотери.
При оказании помощи пациенту с признаками легочного кровотечения врач первостепенно решает вопрос об источнике этого кровотечения.
При подозрении на кровотечение из верхних дыхательных путей и полости рта — показана консультация ЛОР-врача
Всем пациентам при отсутствии дыхательной недостаточности и общем стабильном состоянии независимо от степени и вида ЛК должны быть выполнены следующие диагностические тесты
- Сбор жалоб, анамнеза (при сборе анамнеза обращают внимание на патологию органов дыхания в прошлом, сердечно-сосудистые и системные заболевания);
- Физикальное обследование (обязательно должно включать объективное исследование всех органов и систем, в т.ч. определение границ сердца, аускультация сердца)
- Сбор отделяемой мокроты и/или крови в отдельную ёмкость для количественной оценки скорости и объема кровопотери в единицу времени;
- Общий анализ крови, определение уровня тромбоцитов, лейкоформулы;
- Коагулограмма (ВСК, АЧТВ, ПТИ, фибриноген);
- Биохимический анализ крови с определением основных функциональных показателей работы печени, азотистого обмена, уровня глюкозы крови, продуктов деградации фибрина (D-димеры);
- Анализ газового состава артериальной крови и показателей КОС;
- ЭКГ;
- Определение группы крови и Rh-фактора;
- Термометрия;
- Исследование отделяемой мокроты на неспецифическую флору (микроскопия, бактериологический посев), МБТ (микроскопия, полимеразная цепная реакция (ПЦР), бактериологический посев), атипичные клетки;
- Эхокардиография (УЗИ сердца)
Почему возникает легочное кровотечение?
Появление кровохарканья возможно при любой тяжелой патологии легких, а также при банальном бронхите, инфекциях и болезнях сердца. Но причиной кровотечения из сосудов легочных структур чаще всего являются злокачественные опухоли бронхов. Следуют первичные опухоли самой легочной ткани и метастазы в легкие злокачественных опухолей любого органа.
У каждого десятого пациента с раком легких кровотечение является первым заметным симптомом заболевания, но в среднем кровотечение разной интенсивности в процессе заболевания наблюдается у каждого пятого пациента.
При раке причина кровотечения лежит в разъеденном сосуде опухоли. Раковая опухоль распространяется в окружающие ткани, прорастая ими, заменяя нормальные ткани опухоли. Бронхиальная стенка пронизана кровеносными сосудами, которые также участвуют в опухоли, опухоль как бы «съедает» их, образуя дефект сосудистой стенки, легко пробитый кровотоком. Стены разбитого корабля не могут упасть, потому что они неподвижны из-за окружающей опухоли каменной плотности. Сосуд открывается своим просветом, из него кровь свободно течет в просвет бронха и выводится кашель рефлекс. Дефект сосудистой стенки может быть небольшим, но чем больше диаметр поврежденного сосуда, тем интенсивнее кровотечение.
До 80% легочных кровоизлияний соответствуют критериям первой степени тяжести. Массивные кровотечения, их еще называют молниеносными из-за кровопотери «полный рот», замечаются только в пяти из ста, но переживают такое кровотечение не все пациенты. Повезло, если кровотечение произошло в больнице, потому что в течение первого часа после начала кровотечения без медицинской помощи умирает две трети пациентов.
Симптомы легочного кровотечения
Кровотечение может произойти в любое время и даже полностью без причины на фоне полного отдыха или умеренной нагрузки. Все зависит от скорости кровопотери. Если до этого уже есть кровохарканье, то больной меньше всего боится, но когда кровь идет к горлу, это страшно для всех.
Как правило, при сильном кровоизлиянии начинается сильный и неукротимый кашель, присоединяется к прогрессирующей одышке, так как кровь течет в альвеолы и отключает в них газообмен. Кровь может пениться, смешиваясь с воздухом. Часто возникает рвота, проглатываемая кровью, в отторженных массах кровь красная. Учащается сердцебиение, больной покрывается липким холодным потом, руки и ноги остывают из-за снижения периферического давления. Кровь исчезает, силы теряются.
Диагностика
Для начала необходимо выяснить, действительно ли это легочное кровотечение. Установить, что слизистая оболочка ротовой полости или верхних дыхательных путей кровоточит, помогает ЛОР-обследование. Кроме того, они различают желудочное и легочное кровотечение, при кровотечении из легких кровь частично проглатывается и часто рвота, но никогда не бывает жидкого черного стула — мелены. Цвет крови не помогает диагностике, потому что кровь из легких может быть алой и темной, в зависимости от того, что повреждено: бронхиальная артерия или веточка легочной артерии. Но кровь из легких щелочная, а желудок имеет кислотную реакцию рН, это очень быстрый и точный диагноз.
Рентгеновское обследование органов грудной клетки помогает в половине случаев установить, из какого легкого, правого или левого, поступает кровь, в половине случаев локализовать источник невозможно. КТ с контрастом также установит сторону поражения, но также даст полезную информацию о состоянии бронхиальных кровеносных сосудов и небольшой круг, и этот рентген устанавливает точное место, откуда идет кровь.
Если СКТ органов грудной клетки с контрастированием может найти источник кровотечения, проводится лечебно-диагностическая бронхоскопия. На первом этапе бронхоскопия проводится с целью удаления сгустков крови из бронхов и трахеи, она не всегда позволяет точно определить источник. В некоторых случаях после остановки кровотечения прибегают к повторной диагностической бронхоскопии
Если состояние пациента тяжелое, описанные диагностические мероприятия производятся врачами в отделении интенсивной терапии и реанимации в той последовательности, которая не ухудшит его состояние.
Лечение легочного кровоизлияния
Поскольку у половины больных на момент обращения за медицинской помощью развитие легочного кровоизлияния происходит после первичного лечения рака легкого и вступает в период его постоянного прогрессирования, такие радикальные меры лечения кровотечения, как удаление части или всего легкого, у них невозможны.
Конечно, если легочное кровотечение является первым признаком наличия злокачественной опухоли легкого или бронха, необходимо решить вопрос о возможности радикальной операции, если другие консервативные методы не могут остановить кровь. Запланированная операция имеет неоспоримые преимущества, срочное вмешательство направлено на спасение жизней.
При небольшом кровотечении сначала прибегают к консервативной терапии с назначением противокашлевых препаратов. При значительном кровотечении на первый план выходят методы интервенционной бронхоскопии, но сначала пациенту вводят анестезирующий сон и интубируют трахею. Затем выполняют бронхоскопию для отмывания и отсасывания сгустков а перед промыванием бронхов холодными растворами назначают кровоостанавливающие средства.
Поврежденный сосуд коагулирует или устанавливает баллон или тампон в бронх в течение 1-2 дней. Возможна электрокоагуляция, лазерная фотокоагуляция и аргон-плазменная коагуляция поврежденного сосуда. При отсутствии информации о точном местоположении источника кровотечения проводится эмболизация бронхиальных артерий. Специализированным отделениям доступен многомодовый подход, когда проводится свертывание и замещение, а после кровотечения опухоли проводится фотодинамическая терапия и брахитерапия.
